Ouvidoria da Operadora de Saúde
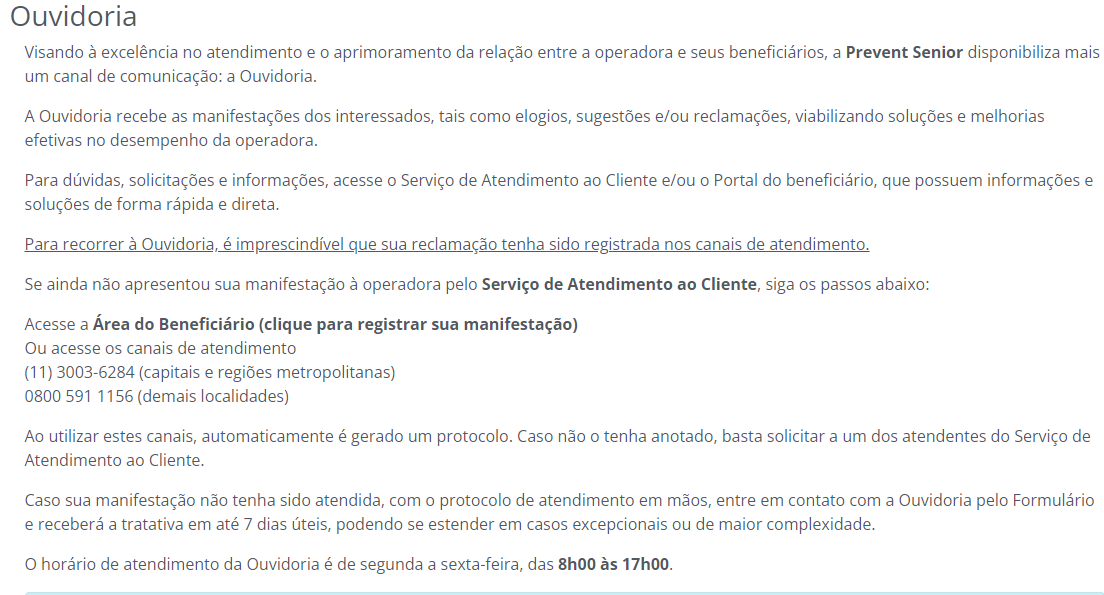
OUVIDORIA
É um canal de comunicação de segunda instância, que tem por objetivo mediar de forma imparcial, a resolução de conflitos dos beneficiários com a operadora de saúde. Também é o espaço para registrar sugestões e elogios sobre a atuação e os serviços prestados, além de atender às solicitações de Reanálise de procedimentos e/ou serviços de cobertura assistencial.
Este atendimento não substitui as atribuições dos canais padrões disponibilizados aos beneficiários, portanto é importante que o manifestante já tenha solicitado auxílio na Central de Atendimento ao Consumidor - SAC, ou atendimento presencial.
As demandas registradas na Ouvidoria da operadora são mantidas ocultas no sistema, por essa razão, somente os colaboradores deste departamento possuem acesso aos protocolos. Tal formato é exigência da ANS, conforme Resolução Normativa 323, para sigilo das informações.
TERMINOLOGIAS
1ª instância - Central de Atendimento: Manifestação registrada pela primeira vez na operadora.
2ª instância - Ouvidoria da Operadora: Manifestação registrada pela 2ª vez na Operadora.
Reanálise - Passar em análise de 2ª instância, procedimento negado em 1ª instância. Possibilidade de requerer, a qualquer momento, a reanálise pela Ouvidoria da operadora. Essa possibilidade será informada sempre que o beneficiário receber a notificação da negativa do procedimento.
COMO PROCEDER QUANDO O BENEFICIÁRIO SOLICITAR O CONTATO DA OUVIDORIA?
Compreender com o manifestante o motivo da sua requisição e verificar se os canais de comunicação do setor foram acionados;
Verificar no sistema se consta protocolo de atendimento referente a reclamação apresentada;
Consta reclamação REGISTRADA pela Central de Atendimento (chamado com Status Resolvido)?
Central: Se o cliente não ficar satisfeito com a tratativa orientar o canal de comunicação com a Ouvidoria da Operadora;
Atendimento Presencial: Se o cliente não ficar satisfeito com a tratativa orientar o canal de comunicação com a Ouvidoria da Operadora.
Atenção: Não havendo outras possibilidades para atingir a satisfação do cliente no momento do seu atendimento, orientar o caminho para acessar a Ouvidoria, pois será caso de 2ª instância. Nunca dificultar ou impedir o acesso à Ouvidoria da operadora, porém, antes de indicar os canais, é necessário investigar o motivo da solicitação, para que a orientação ao beneficiário seja assertiva.
Nunca dificultar ou impedir o acesso à Ouvidoria da operadora, porém, antes de indicar os canais, é necessário investigar o motivo da solicitação, para que a orientação ao beneficiário seja assertiva.
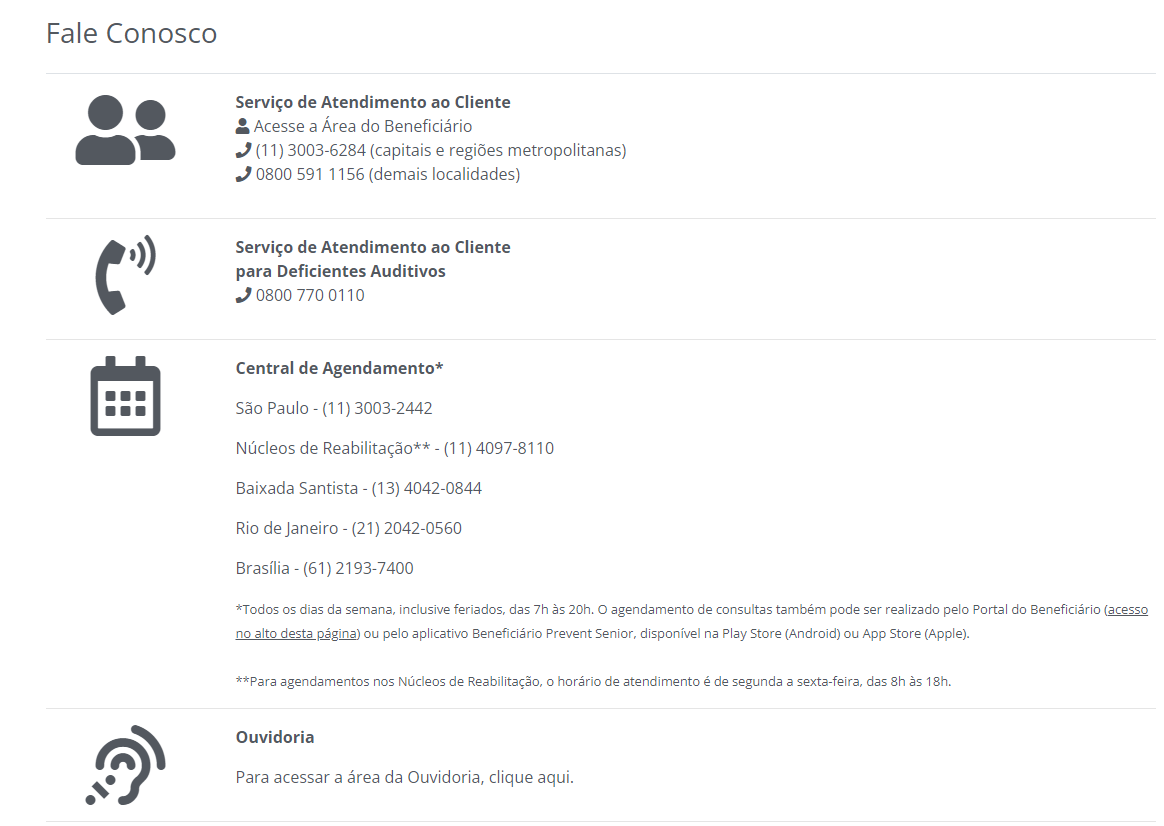
CONTATOS DO BENEFICIÁRIO COM A OUVIDORIA e SAC PRESENCIAL DA OPERADORA
ATENDIMENTO PRESENCIAL DO SAC
Para informações sobre locais de atendimento acesse: https://preventsenior.com.br/
OUVIDORIA
Canal de acesso: site da Prevent Senior: http://www.preventsenior.com.br/
Na parte inferior da página, clicar na opção Fale Conosco.

CLICAR NO ÍCONE REFERENTE À OUVIDORIA
Ler a descrição do setor, clicar em “Para preencher o formulário e falar com a Ouvidoria

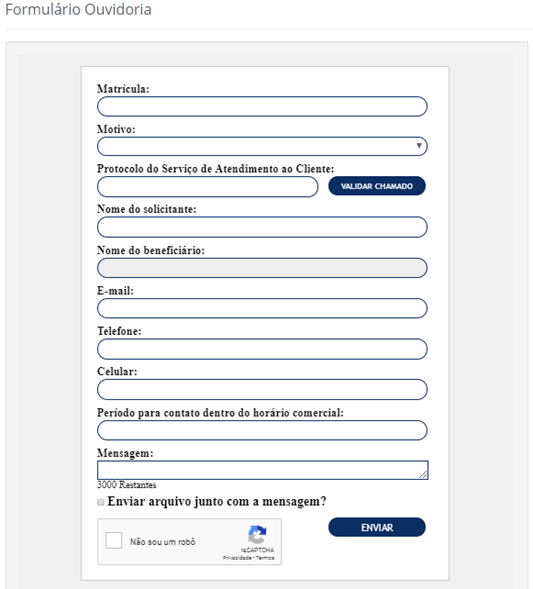
Modelo - preencher os campos do Formulário Ouvidoria e clicar em “enviar”
Atenção!
>>> Se o beneficiário se negar ou apresentar alguma dificuldade em acessar este Formulário, informar o e-mail ouvidoria@preventsenior.com.br, porém, esse meio de comunicação deverá ser divulgado em último caso, pois os dados necessários para iniciar a identificação da demanda podem ser insuficientes e/ou não condizentes. Orientar que envie o e-mail com os mesmos elementos do canal padrão:
matrícula;
motivo;
nº do protocolo do serviço;
nome do solicitante;
nome do beneficiário;
telefone para contato;
período para o contato (dentro do horário comercial);
anexar documentação (se necessário).
>>> Se o beneficiário não tiver acesso à internet, acionar o supervisor do setor.
COMO SABER QUE HÁ UMA MANIFESTAÇÃO DE OUVIDORIA ABERTA
É criado um registro visível em sistema, para a ciência dos demais colaboradores, sobre o processo de tratativa da manifestação do beneficiário. O protocolo de aviso fica em destaque e contém a informação abaixo:
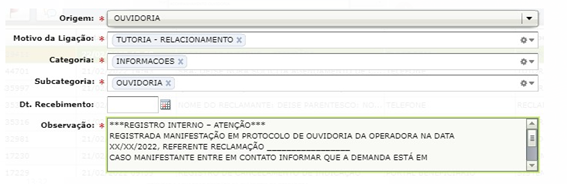
Conforme imagem abaixo:
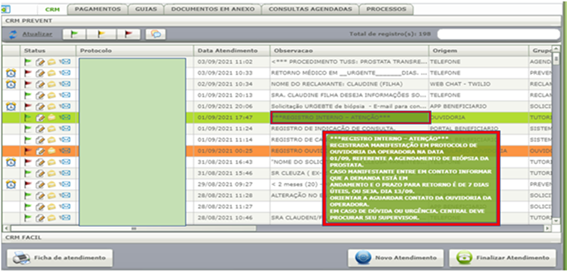
Prazo de resposta: até 7 dias úteis
Atenção: Caso o beneficiário entre em contato e no sistema haja o registro de “Atenção” (informando caso em 2ª instância) com menção ao assunto abordado em linha, deve-se orientar ao reclamante que aguarde o contato do departamento. Notificar a Ouvidoria sobre o contato do manifestante (Procure um Supervisor).
OBSERVAÇÕES SOBRE OS CONTATOS COM MANIFESTANTE:
- CONSTA chamado ABERTO para Ouvidoria (Status Não Resolvido).
Verificar se a demanda está no prazo de resolução:
I. Para chamado DENTRO do prazo: Orientar que as tratativas são respondidas no prazo de até 07 dias úteis. Solicite que aguarde o retorno da operadora.
Se houver recusa em aguardar e o requerente insistir em falar com a Ouvidoria da operadora, informar o canal de comunicação (Formulário Ouvidoria), mas esclarecer que a Operadora dará retorno sobre a demanda.
Atenção! Em situações de conflito, acionar o gestor imediato.
II. Para chamado FORA do prazo: Acionar a supervisão para tratativa imediata junto ao setor.
REGISTRAR NA CATEGORIA:
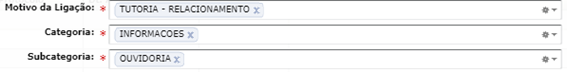
- NÃO CONSTA chamado aberto para a Ouvidoria:
I. Solucionar a insatisfação, mas diante da recusa das opções ofertadas, acionar a supervisão de atendimento para tratativa e direcionamento;
II. Nunca dificultar ou impedir o beneficiário de acessar a Ouvidoria da operadora. O Formulário pelo site ou e-mail do departamento podem ser indicados.
REANÁLISE DE NEGATIVA DE PROCEDIMENTO
Conforme disposto na Resolução Normativa da ANS - RN nº 395/2016, o beneficiário que tiver sua solicitação de procedimento e/ou serviço de cobertura assistencial não liberado, por qualquer motivo (carência, preexistência, cobertura não obrigatória, diretriz de utilização...), poderá requerer, a qualquer momento, a reanálise pela Ouvidoria da operadora. Essa possibilidade será informada sempre que o beneficiário receber a notificação da negativa do procedimento. Orientá-lo como proceder para o preenchimento do Formulário da Ouvidoria e sobre o prazo de 7 dias úteis para o contato do setor com a resposta da sua requisição.
Caso o beneficiário mencione que encaminhou mensagem á Ouvidoria e recebeu mensagem por e-mail falando sobre a necessidade de envio de novo relatório:
Orientar o beneficiário que deve seguir com as orientações do e-mail.
Atenção! Para entender a informação:
O processo de reanálise somente é iniciado após o recebimento da documentação solicitada pela Ouvidoria por e-mail.
Após a nova lei sobre o ROL de Procedimentos da ANS, para seguirmos como a reanálise de cobertura, em casos negados por Cobertura não Obrigatória (Por não estar prevista de forma regulamentar ou contratual) é necessária apresentação de um relatório específico.
Caso o beneficiário entre em contato questionando sobre o andamento da Reanálise, orientar que conforme informado no e-mail é necessário o envio do documento solicitado, pois sem ele não há como seguir com a tratativa.
Segue abaixo modelo do e-mail encaminhado ao beneficiário, somente para os casos de procedimentos que foram negados em 1ª instância por não possuírem cobertura contratual e regulamentar:
"Prezado (a) Sr. (a) _____________
Bom dia / Boa tarde.
Recebemos sua manifestação na Ouvidoria Prevent Senior sobre reanálise de cobertura para o (s) procedimento (s):_________________________________________ , conforme protocolo *****************************
Precisamos do seu auxílio para darmos andamento no processo.
É de conhecimento público a nova LEI Nº 14.454, DE 21 DE SETEMBRO DE 2022, que dispõe sobre os planos privados de assistência à saúde, para estabelecer critérios que permitam a cobertura de exames ou tratamentos de saúde que não estão incluídos no rol de procedimentos e eventos em saúde suplementar:
Segue orientações da Lei nº 14.454:
"Art. 2º A Lei nº 9.656, de 3 de junho de 1998, passa a vigorar com as seguintes alterações:
"Art. 1º Submetem-se às disposições desta Lei as pessoas jurídicas de direito privado que operam planos de assistência à saúde, sem prejuízo do cumprimento da legislação específica que rege a sua atividade e, simultaneamente, das disposições da Lei nº 8.078, de 11 de setembro de 1990 (Código de Defesa do Consumidor), adotando-se, para fins de aplicação das normas aqui estabelecidas, as seguintes definições:
(...)
- 13.Em caso de tratamento ou procedimento prescrito por médico ou odontólogo assistente que não estejam previstos no rol referido no § 12 deste artigo, a cobertura deverá ser autorizada pela operadora de planos de assistência à saúde, desde que:
I - exista comprovação da eficácia, à luz das ciências da saúde, baseada em evidências científicas e plano terapêutico; ou
II - existam recomendações pela Comissão Nacional de Incorporação de Tecnologias no Sistema Único de Saúde (Conitec), ou exista recomendação de, no mínimo, 1 (um) órgão de avaliação de tecnologias em saúde que tenha renome internacional, desde que sejam aprovadas também para seus nacionais." (NR)
Art. 3º Esta Lei entra em vigor na data de sua publicação.
Brasília, 21 de setembro de 2022; 201º da Independência e 134º da República."
“Art. 10. Havendo negativa de autorização para realização do procedimento e/ou serviço solicitado por profissional de saúde devidamente habilitado, seja ele credenciado ou não, a operadora deverá informar ao beneficiário detalhadamente, em linguagem clara e adequada, o motivo da negativa de autorização do procedimento, indicando a cláusula contratual ou o dispositivo legal que a justifique.”
A reanálise é solicitada via site da Prevent Senior http://www.preventsenior.com.br/. Para tanto, basta preencher o Formulário da Ouvidoria e no campo “Motivo”, optar por: REANÁLISE DE PROCEDIMENTOS E/OU SERVIÇOS DE COBERTURA ASSISTENCIAL" >>> Enviar arquivo junto com a mensagem? >>> Anexar o pedido médico original, carimbado e assinado (mesmo que a solicitação esteja lançada em sistema) no campo.
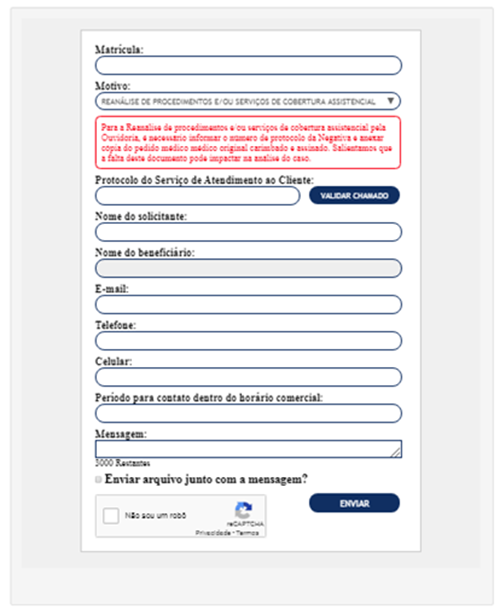
REGISTRAR NA CATEGORIA
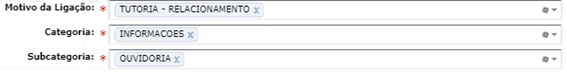
EXCEÇÃO NO PROCESSO DE OFERTA DE REANÁLISE!!!!
Não deverá ser ofertada a possibilidade de reanálise para as solicitações avaliadas e negadas pela Junta Médica.
SCRIPTS DE NEGATIVAS
Carência contratual
>>Procedimentos de Alta Complexidade
“Sr.(a)_____ o pedido de cirurgia/procedimento solicitado pelo seu médico encontra-se em período de carência contratual. Hoje o Sr.(a) está há XX dias no plano e faltam XX dias para cumprir o tempo de carência mínima para análise do procedimento. Gostaria de informar-lhe sobre a possibilidade de enviar o seu pedido para uma nova análise da Ouvidoria da Prevent Senior, com o prazo de resposta deste setor, em 7 dias úteis. Também poderá optar em aguardar o término da carência para o seu médico fazer nova solicitação. Qual será sua decisão?”
>>Procedimentos de Baixa Complexidade
“Sr.(a)_____ o pedido do exame/procedimento solicitado pelo seu médico, no momento encontra-se em período de carência contratual. Hoje o Sr.(a) está há XX dias no plano e faltam XX dias para o término da carência e realização deste exame/procedimento. Gostaria de informar-lhe sobre a possibilidade de enviar o seu pedido para uma nova análise da Ouvidoria da Prevent Senior, com o prazo de resposta deste setor, em 7 dias úteis. Também poderá optar em aguardar o término da carência para o seu médico fazer nova solicitação. Qual será sua decisão?”
>> Procedimentos de Alta Complexidade (PAC) - Preexistência
“Sr.(a)_____ o pedido de cirurgia/procedimento solicitado pelo seu médico não foi liberado devido ao não cumprimento da cobertura parcial temporária, ou seja, (explicar o prazo de cobertura de 180 a 720 dias de plano). Gostaria de informar-lhe sobre a possibilidade de enviar o seu pedido para uma nova análise da Ouvidoria da Prevent Senior, com o prazo de resposta deste setor, em 7 dias úteis. Também poderá optar em aguardar o término da carência para o seu médico fazer nova solicitação. Qual será sua decisão?”
>> Cobertura não Obrigatória (Por não estar prevista de forma regulamentar ou contratual)
“Sr.(a)_____ informo que o procedimento não foi liberado, pois não contempla cobertura no Rol de Procedimentos da ANS. Esclarecemos que o Rol é uma listagem elaborada pela ANS, onde constam os procedimentos que obrigatoriamente deverão ser cobertos pelas operadoras de planos de saúde. Se considerar viável, verificar com médico solicitante se há outra alternativa para tratamento/diagnóstico. Gostaria de informar-lhe que, caso tenha dúvidas sobre o parecer, há a possibilidade de enviar o seu pedido para apreciação da Ouvidoria da Prevent Senior, através do site www.preventsenior.com.br. No lado direito da parte inferior da página, clicar na opção “Fale Conosco” - “Ouvidoria”, preencher o Formulário da Ouvidoria e encaminhar o pedido médico original carimbado e assinado, informando ainda o protocolo do meu atendimento. O prazo para retorno é de no máximo 7 dias úteis. Coloco a operadora à disposição através dos nossos canais de atendimento”.
>> Diretriz de Utilização - DUT
“Sr.(a)_____ informo que o procedimento não foi liberado por não cumprir com diretriz de utilização no rol de procedimentos da ANS (seguir orientações do setor de análises).
Se considerar viável verificar com médico solicitante se há outra alternativa para tratamento/diagnóstico. Gostaria de informar-lhe que, caso tenha dúvidas sobre o parecer, há a possibilidade de enviar o seu pedido para apreciação da Ouvidoria da Prevent Senior, através do site www.preventsenior.com.br. No lado direito da parte inferior da página, clicar na opção “Fale Conosco” - “Ouvidoria”, preencher o Formulário da Ouvidoria e encaminhar o pedido médico original carimbado e assinado, informando ainda o protocolo do meu atendimento. O prazo para retorno é de no máximo 7 dias úteis. Coloco a operadora à disposição através dos nossos canais de atendimento.”
Atenção: Em situações de atrito ou recusa das orientações, o colaborador deverá abrir a solicitação de reanálise pelo sistema e notificar a Ouvidoria da operadora.
PERGUNTAS RECORRENTES
Por que a Ouvidoria não tem telefone?
https://www.ans.gov.br/component/legislacao/?view=legislacao&task=TextoLei&format=raw&id=MjQwNA=
ORIENTAÇÕES EXCLUSIVAS PARA A EQUIPE OUVIDORIA
MANIFESTAÇÕES DE 1ª ou 2ª INSTÂNCIA
Para cada manifestação inscrita via Formulário da Ouvidoria ou por e-mail do setor, é gerado um registro automático no sistema e catalogado como tratativa de 1ª ou 2ª instância.
MANIFESTAÇÕES DE 1ª INSTÂNCIA
São as demandas enviadas diretamente à Ouvidoria da Operadora, sem que o beneficiário tenha buscado auxílio e/ou recebido tratativa nos atendimentos de 1ª instância (Central de Atendimento ou o atendimento presencial).
Os chamados gerados automaticamente são direcionados para o SAC e no campo “Origem” são classificados como Formulário Ouvidoria ou Ouvidoria.
COMO PROCEDER COM A DEMANDA
- Recepcionar o chamado aberto pela Ouvidoria, conforme imagem abaixo:
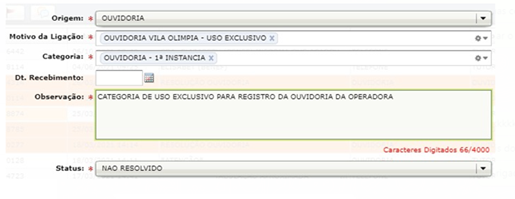
- Realizar o primeiro contato com o beneficiário para notificá-lo sobre o andamento da demanda;
- Encaminhar e-mail para o setor responsável (departamento e/ou prestador) solicitando esclarecimentos;
- Acompanhar retorno para não perder o prazo de finalização (5 dias úteis);
- Receber resposta do setor responsável (departamento e/ou prestador);
- Entrar em contato com manifestante para esclarecimentos e tratativas.
Atenção: Todos os contatos, tratativas e esclarecimentos devem ser registrados no campo “Resolução” do referido chamado.
- Alterar os campos (Origem / Motivo da Ligação / Categoria e Subcategoria) de acordo com a manifestação registrada:
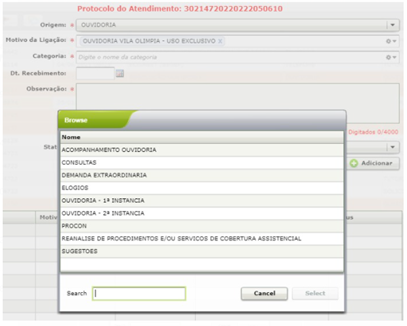
- Alterar o status do chamado para Resolvido.
OBSERVAÇÕES SOBRE OS CONTATOS COM MANIFESTANTE:
Obteve sucesso em contatar o cliente?
SIM:
- Registrar o contato no campo Resolução;
- Dar andamento no fluxo acima descrito.
NÃO:
- Se possível, deixar recado na caixa postal informando sobre o contato;
- Deverão ser realizadas até 3 tentativas de contato em dias e horários diferentes.
Na impossibilidade de comunicação, a Ouvidoria encaminhará e-mail ao manifestante, relatando:
- Datas, horários, telefones que tentou contato, recados deixados na caixa postal, canais de atendimento para retorno;
- Alterar o status do chamado para Resolvido;
- Encaminhar e-mail de aviso a Ouvidoria da operadora, informando o fechamento do protocolo por falta de contato.
Reanálise de negativa de procedimento:
I. Conforme disposto na Resolução Normativa da ANS - RN nº 395/2016, o beneficiário que tiver sua solicitação de procedimento e/ou serviço de cobertura assistencial não liberado, por qualquer motivo (carência, preexistência, cobertura não obrigatória, diretriz de utilização...), poderá requerer, a qualquer momento, a reanálise pela Ouvidoria da operadora. Essa possibilidade será informada sempre que o beneficiário receber a notificação da negativa do procedimento. Orientá-lo como proceder para o preenchimento do Formulário da Ouvidoria e sobre o prazo de 7 dias úteis para o contato do setor com a resposta da sua requisição.
“Art. 10. Havendo negativa de autorização para realização do procedimento e/ou serviço solicitado por profissional de saúde devidamente habilitado, seja ele credenciado ou não, a operadora deverá informar ao beneficiário detalhadamente, em linguagem clara e adequada, o motivo da negativa de autorização do procedimento, indicando a cláusula contratual ou o dispositivo legal que a justifique.”
ll. A reanálise é solicitada via site da Prevent Senior http://www.preventsenior.com.br/.
Para tanto, basta preencher o Formulário da Ouvidoria e no campo “Motivo”, optar por : REANÁLISE DE PROCEDIMENTOS E/OU SERVIÇOS DE COBERTURA ASSISTENCIAL:
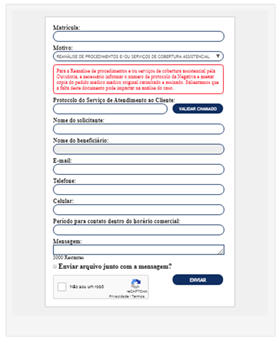
ATENÇÃO!
- O “Protocolo do Serviço de Atendimento ao Cliente” preencher o número referente a negativa;
- Anexar o pedido médico original, carimbado e assinado (mesmo que a solicitação esteja lançada em sistema) no campo: Enviar arquivo junto com a mensagem?
- Não há prazo para solicitar a reanálise. Poderá ser requerida a qualquer momento, após a negativa do procedimento ou serviço.
REGISTRAR NA CATEGORIA: